Τα ινομυώματα (ή αλλιώς λειομυώματα ή αδενομυώματα) είναι καλοήθεις όγκοι του μυϊκού ιστού της μήτρας και αποτελούνται από μυϊκές ίνες και ίνες κολλαγόνου. Είναι πολύ συχνό εύρημα, μπορεί να εμφανιστούν σε γυναίκες στην αναπαραγωγική ηλικία. Κάτω από την επίδραση των οιστρογόνων μπορεί να αυξηθεί το μέγεθός τους και υποστρέφουν (μικραίνουν) μετά την εμμηνόπαυση.
Αν και η αιτιοπαθογένεια των ινομυωμάτων είναι άγνωστη, φαίνεται ότι διάφοροι παράγοντες δρουν συνεργικά, όπως ορμονικοί (σε περίπτωση υψηλών επιπέδων οιστρογόνων), γενετικοί (δηλαδή παράγοντες κληρονομικότητας), ενώ διευκολυντικά ενεργούν παράγοντες όπως η παχυσαρκία, η ηλικία έναρξης της πρώτης περιόδου, η μαύρη φυλή, η ύπαρξη συγκεκριμένων παθήσεων (υπέρταση, διαβήτης) και η αναπαραγωγική ηλικία, καθώς αρκετά ινομυώματα υποστρέφουν περί την εμμηνοπαυσιακή περίοδο.
Υπολογίζεται ότι μέχρι και 40% - 50%των γυναικών σε αναπαραγωγική ηλικία εμφανίζουν ινομυώματα. Σχετικά σπάνια εμφανίζονται σε ηλικίες κάτω των 35 ετών. Μπορούν να βρίσκονται μέσα στο σώμα της μήτρας, στην εξωτερική της επιφάνεια, στον τράχηλο ή να κρέμονται από έναν μίσχο, ενώ υπάρχουν και τα ενδοσυνδεσμικά ινομυώματα, τα οποία εντοπίζονται στους συνδέσμους της μήτρας. Τα ινομυώματα μπορεί να εμφανιστούν ξεχωριστά ή σε ομάδες. Τα περισσότερα αρχικά εντοπίζονται ενδοτοιχωματικά και μετέπειτα μπορεί να αναπτυχθούν είτε προς το εσωτερικό είτε προς το εξωτερικό της μήτρας. Δευτερεύουσες μεταβολές που μπορούν να αναπτυχθούν εντός των ινομυωμάτων είναι αιμορραγίες, νεκρώσεις του ιστού, ασβεστοποιήσεις και κυστικές μεταβολές.
Συνήθως, το μέγεθός τους δεν ξεπερνά τα λίγα εκατοστά, μπορεί όμως να φτάσουν και αρκετά εκατοστά, ενώ επειδή αυξάνονται συνήθως με αργούς ρυθμούς και προοδευτικά, μπορούν να φτάσουν σε βάρος και πάνω από 10 κιλά.Μοιάζουν με στρογγυλές ή ωοειδείς μάζες.
Μόνο σε πολύ σπάνιες περιπτώσεις (περίπου 0,1%) υπάρχει περίπτωση να υποστούν κακοήθη εξαλλαγή και να σχηματίσουν λειομυοσαρκώματα, τα οποία αποτελούν ιδιαίτερα επιθετικούς καρκίνους με άσχημη πρόγνωση άσχετα από το πότε ανακαλύπτονται. Ακόμη και σε αυτές τις περιπτώσεις δεν υπάρχει συναίνεση μεταξύ των παθολόγων σχετικά με τη μετατροπή ενός ινομυώματος σε ένα σάρκωμα. Οι περισσότεροι παθολόγοι πιστεύουν ότι ένα λειομυοσάρκωμα είναι μια νέα εμφανιζόμενη ασθένεια που δεν σχετίζεται με την ύπαρξη των ινομυωμάτων.
Τα ινομυώματα μπορεί να μην προκαλούν συμπτώματα και πολλές φορές να ανακαλύπτονται τυχαία κατά τη γυναικολογική εξέταση. Η βαρύτητα των συμπτωμάτων όταν εμφανιστούν εξαρτάται από τη θέση και το μέγεθός τους. Το συνηθέστερο σύμπτωμα είναι η αυξημένη απώλεια αίματος κατά τη διάρκεια της περιόδου, συχνά με πήγματα. Σε αυτές τις περιπτώσεις μπορεί να συνυπάρχουν συνοδά συμπτώματα, όπως αναιμία, εύκολη κόπωση, ζαλάδα, νωθρότητα. Άλλα πιθανά συμπτώματα είναι ο πόνος κατά την περίοδο ή τη σεξουαλική επαφή, καθώς και μια βαθιά ενόχληση ή αίσθημα βάρους στο κάτω μέρος της κοιλιάς και της πλάτης. Σε ορισμένες περιπτώσεις αν το ινομύωμα είναι πολύ μεγάλο, μπορεί να προκαλέσει συχνουρία ή δυσκοιλιότητα, ενώ σε περιπτώσεις πολύ μεγάλου μεγέθους μπορεί να είναι ορατά και από το κοιλιακό τοίχωμα. Κατά τη διάρκεια της εγκυμοσύνης τα ινομυώματα είναι δυνατόν να γίνουν αιτία αποβολής, αιμορραγίας ή πρόωρου τοκετού, ιδιαίτερα όταν αυτά είναι υποβλεννογόνια.
Ένα ιδιαίτερο πρόβλημα θέτουν τα ινομυώματα σε σχέση με την κύηση, κυρίως λόγω της αμφιλεγόμενης σχέσης που έχουν με τη γονιμότητα. Ενώ πολλά από τα ινομυώματα στις υπογόνιμες γυναίκες δε χρειάζονται θεραπεία, γιατί δεν επηρεάζουν τη γονιμότητα ή την εγκυμοσύνη, ωστόσο είναι μερικά που πρέπει να αφαιρούνται λόγω θέσης και μεγέθους. Ωστόσο, η κάθε επέμβαση χρειάζεται και την κατάλληλη σκέψη, γιατί αν γίνει μια περιττή επέμβαση, η γυναίκα κινδυνεύει να αναπτύξει συμφύσεις και να δημιουργηθεί πρόβλημα στις σάλπιγγες. Επίσης, σε κάποιες περιπτώσεις, θα χρειαστεί καισαρική τομή στον τοκετό. Χρειάζεται λοιπόν μεγάλη κλινική εμπειρία και σωστή κλινική κρίση από τη μεριά του ιατρού. Η απόφαση για χειρουργείο εξαρτάται και από άλλους παράγοντες: την ηλικία της γυναίκας, το ιστορικό της (και το ιστορικό αποβολών), τα συμπτώματα (π.χ. πόνος) κλπ.
Τα ινομυώματα αφαιρούνται πριν από την κύηση όταν:
- Λόγω μεγέθους, παραμορφώνουν την ενδομήτρια κοιλότητα ή προβάλλουν μέσα στην κοιλότητα του ενδομητρίου.
- Η γυναίκα είχε προηγούμενες αποβολές και έχουν αποκλειστεί άλλα πιθανά αίτια.
- Υπάρχουν επανειλημμένες αποτυχημένες προσπάθειες εξωσωματικής γονιμοποίησης.
Η γυναίκα μπορεί να μείνει έγκυος 6 - 24 μήνες μετά από τη λαπαροσκοπική αφαίρεση ινομυώματος, ανάλογα με τη θέση και τον ανοιχτεί η κοιλότητα του ενδομητρίου κατά τη διάρκεια της επέμβασης. Η έκβαση της κύησης όταν υπάρχει ινομύωμα /ινομυώματα συνήθως είναι ομαλή. Αν γίνει η διάγνωση κατά τη διάρκεια της εγκυμοσύνης, γίνεται μόνο παρακολούθηση. Η αφαίρεσή τους αντενδείκνυται κατά τη διάρκεια καισαρικής τομής. Σπανίως, αν είναι μεγάλα, μπορεί να προκαλέσουν αιμορραγία κατά τη διάρκεια της κύησης ή μετά τον τοκετό. Οι παλίνδρομες κυήσεις του πρώτου τριμήνου δεν προκαλούνται από την ύπαρξη ινομυωμάτων.
Το μέγεθος και ο αριθμός των ινομυωμάτων και η εντόπιση αποτελούν τους κυριότερους παράγοντες που καθορίζουν εάν ένα ινομύωμα μπορεί να οδηγήσει σε συμπτώματα και προβλήματα. Ένα μικρό ινομύωμα μπορεί να προκαλέσει διάφορα συμπτώματα αν εντοπιστεί εντός της ενδομητρικής κοιλότητας, ενώ ένα μεγαλύτερο που όμως βρίσκεται στο εξωτερικό της μήτρας μπορεί να μην προκαλέσει καμία ενόχληση. Διακρίνονται 3 κατηγορίες ινομυωμάτων ανάλογα με την εντόπισή τους σε σχέση με το τοίχωμα της μήτρας:
Υποορογόνια: Αναπτύσσονται κάτω από το εξωτερικό τοίχωμα της μήτρας (ορογόνος χιτώνας) και αναπτύσσονται με κατεύθυνση προς την κοιλιά. Καθώς μεγαλώνουν σχηματίζουν ένα εξόγκωμα, το οποίο αν διογκωθεί αρκετά, μπορεί να πιέσει γειτονικά όργανα στο εσωτερικό της πυέλου, όπως η ουροδόχος κύστη και το έντερο, προκαλώντας πόνο, συχνοουρία ή δυσκοιλιότητα αντίστοιχα.
Ενδοτοιχωματικά: Εντοπίζονται στο εσωτερικό του τοιχώματος της μήτρας (μυικός χιτώνας) και ,καθώς αναπτύσσονται, αυξάνουν και το μέγεθος ολόκληρου του οργάνου. Είναι τα πιο κοινά και σε υπέρμετρη ανάπτυξή τους ενδεχομένως να προκαλέσουν αίσθημα πόνου και πίεσης στην περιοχή της πυέλου και της κατώτερης σπονδυλικής στήλης, όπως και μεγαλύτερη ροή αίματος κατά την έμμηνο ρύση.
Υποβλεννογόνια: Αναπτύσσονται κάτω από το εσωτερικό τοίχωμα της μήτρας (βλεννογόνος χιτώνας), εντός του ενδομητρίου. Εντοπίζονται λιγότερο συχνά από τα υπόλοιπα, αλλά είναι αυτά που προκαλούν τα περισσότερα και σοβαρότερα προβλήματα, όπως αιμορραγία, υπογονιμότητα και διαταραχές κατά την κύηση.
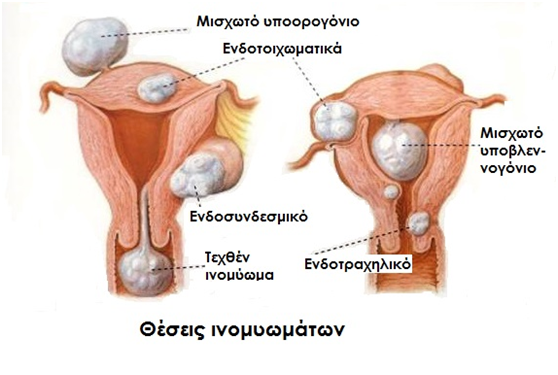
Επιπλέον, είναι δυνατόν να εντοπιστούν μισχωτά ινομυώματα, τα οποία συνδέονται με το τοίχωμα της μήτρας με έναν λεπτό μίσχο, και ενδοσυνδεσμικά ινομυώματα, τα οποία εντοπίζονται στους συνδέσμους της μήτρας. Τέλος σπάνια μπορεί να εμφανίζονται στον τράχηλο της μήτρας. Ξεχωριστή κατηγορία αποτελούν τα ινομυώματα που προβάλλουν από τον τράχηλο της μήτρας(τεχθέντα ινομυώματα). Αυτά είναι μισχωτά που προέρχονται είτε από τον τράχηλο είτε από την ενδομήτρια κοιλότητα.
Η διάγνωσή τους γίνεται με αμφίχειρη γυναικολογική εξέταση, αλλά και με υπερηχοτομογραφικό έλεγχο. Κατά τη γυναικολογική εξέταση ο γιατρός μπορεί να βρει το μέγεθος της μήτρας αυξημένο ή να ψηλαφήσει τα ινομυώματα. Το υπερηχογράφημα είναι αυτό που συνήθως θέτει τη διάγνωση, ενώ παράλληλα θα αναδείξει τον αριθμό των ινομυωμάτων, το μέγεθος, και τη θέση τους στη μήτρα. Σε περίπτωση αμφιβολίας μπορεί να συστηθεί μαγνητική ή αξονική τομογραφία, ή να προταθεί η διενέργεια υστεροσκόπησης ή και λαπαροσκόπησης αν κριθεί απαραίτητο για τη σίγουρη διάγνωση και τον προγραμματισμό ή τη διενέργεια θεραπείας.
Οι επιπλοκές των ινομυωμάτων είναι σπάνιες. Ωστόσο, ορισμένες ενδέχεται να είναι σοβαρές:
- Αναιμία : Τα ινομυώματα ενδέχεται να προκαλέσουν σημαντική απώλεια αίματος που θα έχει ως αποτέλεσμα την αναιμία (έλλειψη σιδήρου)
- Ασηπτική νέκρωση : παύση της ροής αίματος του ινομυώματος μπορεί να προκαλέσει απότομους πόνους και πυρετό.
- Συστροφή ινομυώματος : Η συστροφή μισχωτού ινομυώματος μπορεί να προκαλέσει απότομους τοπικούς πόνους μέχρι και κατάσταση σοκ με έντονη περιτοναϊκή αντίδραση.
- Συμπίεση γειτονικών οργάνων : ένα ινομύωμα μεγάλου μεγέθους μπορεί να συμπιέσει διάφορα γειτονικά όργανα: ουροδόχο κύστη, φλέβες (οιδήματα, κιρσοί, αιμορροΐδες), νεύρα (νευραλγίες), ορθό και σιγμοειδές έντερο (δυσκοιλιότητα).
Πριν δοθεί οποιαδήποτε θεραπεία ο γυναικολόγος θα λάβει υπόψη του και θα εκτιμήσει μαζί με την ασθενή:
- Τη βαρύτητα των συμπτωμάτων
- Την επιθυμία της γυναίκας να τεκνοποιήσει
- Το μέγεθος του ή των ινομυωμάτων
- Την τοποθεσία που βρίσκονται
- Την ηλικία της γυναίκας.
Σε περίπτωση που δεν υπάρχουν συμπτώματα και τα ινομυώματα είναι μικρού μεγέθους, συνήθως δεν χρειάζεται θεραπεία. Ελέγχονται σε τακτά χρονικά διαστήματα - αρχικά κάθε 3 ως 6 μήνες για να αποκλειστεί ταχεία ανάπτυξη και στη συνέχεια κάθε 6 ως 12 μήνες, ώστε να παρακολουθούμε την εξέλιξή τους. Η θεραπεία μπορεί να είναι συντηρητική, ή χειρουργική.
Η συντηρητική θεραπεία περιλαμβάνει:
- Απλή αναμονή – Ενδείκνυται σε ασυμπτωματικές ασθενείς πολύ κοντά στην εμμηνόπαυση, ή σε περιπτώσεις που υπάρχει άμεση επιθυμία τεκνοποίησης και τα ινομυώματα δεν φαίνεται να επηρεάζουν μία πιθανή εγκυμοσύνη ούτε λόγω μεγέθους, αλλά ούτε και λόγω θέσης.
- Ελαφρά παυσίπονα (μη στεροειδή αντιφλεγμονώδη) σε περίπτωση πόνου κατά την περίοδο, για μετρίαση ή εξάλειψη ενοχλήσεων.
- Χορήγηση σιδήρου σε περιπτώσεις αναιμίας για μετρίαση συμπτωμάτων.
- Αντισυλληπτικά χάπια για τον περιορισμό της αιμορραγίας κατά την περίοδο.
- Ορμόνες (αγωνιστές GnRH) που συχνά δημιουργούν μείωση των ινομυωμάτων. Ορμόνες χορηγούνται, όταν χρειάζεται, πριν τη χειρουργική αφαίρεση για να μειωθεί το μέγεθος των ινομυωμάτων και να είναι πιο σύντομο, εύκολο και ακίνδυνο το χειρουργείο. Λόγω των ανεπιθύμητων ενεργειών που έχει αυτή η κατηγορία φαρμάκων δεν έχουν άλλη ένδειξη από την προεγχειρητική και δεν ενδείκνυται η χρήση τους για διάστημα άνω των 6 μηνών.
Υπάρχουν και άλλες φαρμακευτικές προσεγγίσεις (δαναζόλη, καβεργολίνη, επιλεκτικοί αναστολείς αρωματάσης και ανταγωνιστές προγεστερόνης), οι οποίες όμως δεν έχουν ευρεία χρήση, καθώς δεν υπάρχουν επαρκή δεδομένα για τα αποτελέσματά τους, τους ακριβείς μηχανισμούς δράσης και τις πιθανές μακροχρόνιες επιπτώσεις τους.
Η χειρουργική θεραπεία περιλαμβάνει την αφαίρεση είτε του ινομυώματος (ινομυωματεκτομή ή εκπυρήνιση) είτε ολόκληρης της μήτρας και σε πολύ σπάνιες περιπτώσεις με ελάχιστες πλέον ενδείξεις τη χειρουργική αρτηριακή απολίνωση της μήτρας. Στην περίπτωση που τα ινομυώματα είναι μεγάλα σε μέγεθος, πολλά σε αριθμό ή εντοπίζονται σε δύσκολα προσβάσιμη ανατομική περιοχή ένα ανοικτό χειρουργείο μπορεί να είναι απαραίτητο. Η αφαίρεση του ή των ινομυωμάτων γίνεται σήμερα συνήθως στα πλαίσια της ελάχιστα επεμβατικής χειρουργικής (minimallyinvasivesurgery) υστεροσκοπικά ή λαπαροσκοπικά και σπανιότερα με ανοιχτή επέμβαση, όταν οι άλλες μέθοδοι δεν είναι δυνατόν να εφαρμοστούν. Η αφαίρεση της μήτρας μπορεί να γίνει με διάφορους τρόπους. Υπάρχει η δυνατότητα ολικής ή υφολικής αφαίρεσης της μήτρας, η οποία διενεργείται λαπαροσκοπικά ή με λαπαροτομή (ανοιχτής κοιλίας – με τομή αντίστοιχη της καισαρικής ή και κάθετη), ενώ υπάρχει και η δυνατότητα της κολπικής υστερεκτομής (μέσω του κόλπου της γυναίκας), η οποία είναι πάντα ολική και έχει κάποιους περιορισμούς σχετικά με το μέγεθος της μήτρας, την κινητικότητά της και προϋπάρχοντα χειρουργεία.
Τέλος υπάρχουν και άλλες, σχετικά νεότερες, επεμβατικές αλλά όχι χειρουργικές θεραπευτικές προσεγγίσεις, οι οποίες έχουν περιορισμένο εύρος ενδείξεων και εφαρμόζονται σε μεμονωμένες περιπτώσεις. Αυτές είναι: ο αρτηριακός εμβολισμός των ινομυωμάτων ή ολόκληρης της μήτρας ακτινολογικά και η εφαρμογή δέσμης υψηλής έντασης εστιασμένων υπερήχων οι οποίοι καθοδηγούνται από μαγνητική τομογραφία.
Είναι σαφές, πάντως, ότι ο τακτικός γυναικολογικός έλεγχος μπορεί να θέσει την έγκαιρη διάγνωση των ινομυωμάτων και η ακριβής ιατρική καθοδήγηση είναι σε θέση να δώσει λύσεις στα ενοχλητικά συμπτώματα που ταλαιπωρούν εκατομμύρια γυναίκες. Με την κατάλληλη γνώση και εμπειρία ο ιατρός σας θα αποφασίσει μαζί σας για την καλύτερη δυνατή θεραπεία για εσάς, ανάλογα με τα συμπτώματα που έχετε, το μέγεθος και τη θέση των ινομυωμάτων, αλλά και τις προτεραιότητες που έχετε θέσει στην παρούσα φάση της ζωής σας.
